Ter um filho com diagnóstico de Transtorno do Espectro Autista (TEA) ou Transtorno Global do Desenvolvimento (TGD) já exige das famílias uma mobilização enorme: buscam especialistas, pesquisam métodos, montam equipes terapêuticas, reorganizam rotinas inteiras. Quando, no meio desse processo, o plano de saúde limita o número de sessões, nega um método específico indicado pelo neuropediatra ou simplesmente não autoriza determinado profissional, o impacto vai muito além do financeiro. Interrompe um tratamento que, para uma criança com TEA, precisa ser contínuo, intensivo e individualizado.
A boa notícia é que o direito brasileiro tem avançado significativamente nessa área. O Superior Tribunal de Justiça (STJ), no julgamento do Tema 1295, firmou entendimento com força de recurso repetitivo que restringe severamente a capacidade das operadoras de limitar ou negar coberturas para o tratamento do TEA e do TGD. Este artigo explica o que foi decidido, o que isso significa na prática e o que fazer quando o plano ainda insiste em negar.
O que é o Tema 1295 do STJ e por que ele importa
O STJ possui um mecanismo chamado recurso especial repetitivo, quando muitos processos com a mesma questão jurídica chegam à corte, ela pode julgá-los conjuntamente e fixar uma tese que vale para todos os casos similares em tramitação no país. É o chamado “tema repetitivo”, e seu impacto prático é imenso, pois tribunais e juízes de todo o Brasil ficam vinculados a aplicar o entendimento fixado.
O Tema 1295 foi afetado exatamente para resolver uma controvérsia que se repetia em milhares de processos: os planos de saúde podem limitar quantitativamente as sessões de terapia para pacientes com TEA e TGD? Podem recusar métodos específicos de intervenção, como ABA (Applied Behavior Analysis) e o Modelo Denver de Intervenção Precoce? Podem vetar profissionais que não constem de alguma lista própria da operadora?
A resposta consolidada pelo STJ foi, em síntese, não. A corte reconheceu que o tratamento do TEA tem características próprias que o diferenciam de outras condições: exige abordagem multidisciplinar, continuidade terapêutica, intensidade variável conforme a evolução do paciente, e personalização dos métodos. Limitações padronizadas impostas pela operadora, sem avaliação clínica individualizada, violam o direito do beneficiário ao tratamento adequado.
A Lei 9.656/1998 e a Lei 12.764/2012: o arcabouço legal que protege o paciente com TEA
Para entender por que o STJ chegou a esse entendimento, é preciso conhecer as bases legais que sustentam o direito ao tratamento integral do TEA.
A Lei 9.656/1998, que regula os planos de saúde no Brasil, obriga as operadoras a cobrir o tratamento de todas as doenças listadas na Classificação Internacional de Doenças (CID). O TEA e o TGD constam dessa classificação, o que, por si só, já gera obrigação de cobertura.
A Lei 12.764/2012, conhecida como Lei Berenice Piana, instituiu a Política Nacional de Proteção dos Direitos da Pessoa com Transtorno do Espectro Autista. Em seu artigo 3º, ela garante explicitamente o acesso a ações e serviços de saúde, incluindo diagnóstico precoce, atendimento multiprofissional e acesso a medicamentos. O artigo 7º proíbe a recusa de atendimento ou a discriminação em razão do diagnóstico de TEA.
A combinação dessas normas com o entendimento do STJ cria um arcabouço robusto: o plano cobre a doença, e o tratamento adequado para essa doença inclui as terapias multidisciplinares na frequência e nos métodos indicados pelo médico e pela equipe terapêutica.
ABA e Denver: o que são e por que os planos tentam excluí-los
Os métodos mais utilizados no tratamento do TEA têm nomes que, para quem não está na área, podem soar técnicos demais. Mas para as famílias que acompanham seus filhos nesse processo, eles representam horas de dedicação, avanços comemorados em detalhes, e um trabalho que precisa de continuidade para gerar resultado.
A ABA (Applied Behavior Analysis, ou Análise do Comportamento Aplicada) é uma abordagem baseada em décadas de pesquisa científica. Trabalha com o reforço positivo de comportamentos desejados e a redução sistemática de comportamentos que prejudicam o desenvolvimento. É considerada, pela maioria das diretrizes clínicas internacionais, como uma das intervenções com maior evidência de eficácia para o TEA, especialmente quando iniciada precocemente e aplicada com intensidade adequada.
O Modelo Denver de Intervenção Precoce (ESDM, na sigla em inglês) é uma abordagem desenvolvida para crianças pequenas, geralmente entre 12 e 48 meses. Combina princípios da ABA com atividades lúdicas e interação natural, com foco no desenvolvimento da comunicação, das habilidades sociais e da cognição em contextos do cotidiano da criança.
Os planos de saúde costumam tentar excluir esses métodos com dois argumentos recorrentes: o primeiro é que não constam do rol de procedimentos da ANS; o segundo é que são prestados por profissionais como terapeutas comportamentais, que supostamente não estariam dentro de especialidades cobertas. O STJ afastou ambos os argumentos.
O que os planos não podem mais fazer: um quadro comparativo
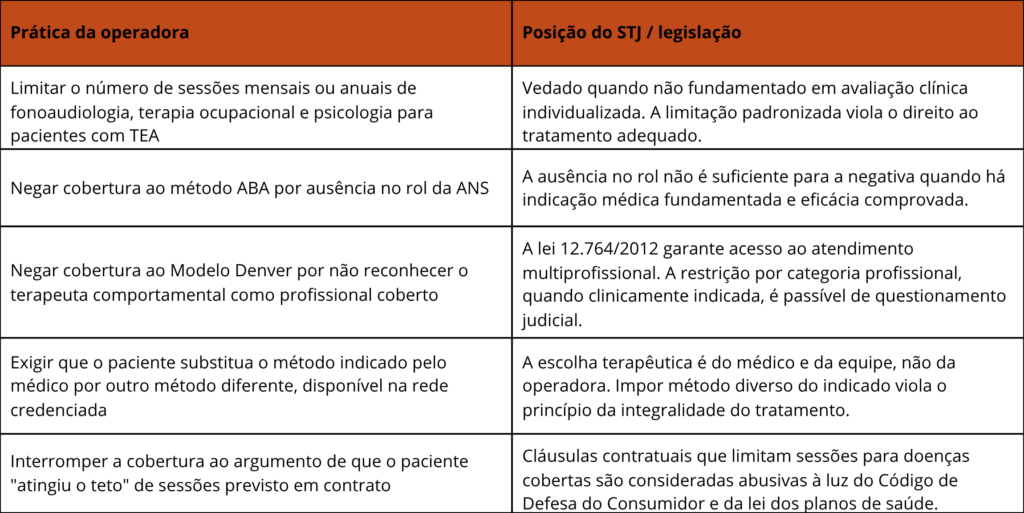
A importância da documentação: o que reunir antes de acionar a Justiça
Famílias que enfrentam negativas de plano de saúde para tratamento de TEA precisam saber que a documentação reunida é tão importante quanto o argumento jurídico. O processo judicial é vencido ou perdido, em boa parte, pela qualidade do que o advogado tem em mãos para apresentar ao juiz.
Os documentos essenciais são: laudo médico do neuropediatra ou psiquiatra infantil com o diagnóstico preciso e a prescrição das terapias indicadas (especificando método, profissional e frequência); relatório de cada terapeuta envolvido descrevendo o progresso do paciente e justificando a necessidade de continuidade; histórico de comunicações com o plano de saúde, incluindo as negativas recebidas, de preferência por escrito; comprovantes de pagamento das sessões custeadas pela família durante o período de negativa; e cópia do contrato do plano e das regras de cobertura vigentes.
Quando o laudo médico é genérico (“indicado ABA”), tem muito menos força do que um relatório que descreve o estágio de desenvolvimento atual da criança, os objetivos terapêuticos traçados, os avanços já alcançados e a razão pela qual a redução ou interrupção do tratamento representaria um retrocesso clínico. Quanto mais específica e fundamentada for a documentação da equipe, mais sólida será a posição jurídica da família.
Perguntas frequentes
O plano de saúde pode limitar o número de sessões de terapia para autismo?
Não, quando essa limitação não tem respaldo em avaliação clínica individualizada. O STJ, no Tema 1295, reconheceu que limitações padronizadas de sessões para pacientes com TEA e TGD violam o direito ao tratamento adequado. Cláusulas contratuais que fixam teto de sessões para doenças cobertas são consideradas abusivas. Se o médico prescreve doze sessões mensais de fonoaudiologia e o plano autoriza oito, é possível buscar a cobertura integral judicialmente.
O plano é obrigado a pagar terapia ABA para autismo?
Sim, quando há indicação médica fundamentada. A ABA é um método com ampla evidência científica de eficácia para o TEA, e a ausência no rol da ANS não é, por si só, fundamento suficiente para a negativa. O entendimento consolidado pelo STJ é que procedimentos não listados podem ser cobertos quando há indicação médica adequada, eficácia comprovada e a doença é coberta pelo contrato. A Lei 12.764/2012 reforça esse direito ao garantir atendimento multiprofissional ao paciente com TEA.
O que é o Tema 1295 do STJ e como ele afeta quem tem plano de saúde?
O Tema 1295 é um recurso repetitivo do STJ que fixou tese vinculante sobre a cobertura de terapias para TEA e TGD pelos planos de saúde. Por ser repetitivo, o entendimento vale para todos os casos similares em tramitação no país e orienta juízes e tribunais. Na prática, ele restringe a capacidade dos planos de limitar sessões ou negar métodos de forma padronizada, fortalecendo significativamente a posição jurídica das famílias que recorrem à Justiça.
Posso ser reembolsado pelas terapias que paguei do próprio bolso enquanto o plano negava?
Sim. Se o plano negou indevidamente a cobertura e a família arcou com os custos, é possível buscar o reembolso integral dos valores pagos, além de indenização por danos morais em casos onde a negativa causou interrupção de tratamento em andamento. O dano moral em casos de crianças com TEA é reconhecido com frequência pela jurisprudência, dado o impacto concreto que a interrupção terapêutica causa no desenvolvimento da criança.
O que fazer se o plano negar a cobertura de terapias para meu filho com autismo?
O primeiro passo é solicitar a negativa por escrito com o fundamento jurídico invocado. Em seguida, reúna toda a documentação médica e terapêutica do seu filho. Com esses documentos em mãos, procure um advogado especializado em saúde suplementar. Em situações de urgência, especialmente quando há tratamento em andamento sendo interrompido, é possível obter uma liminar judicial em 24 a 72 horas determinando a autorização imediata das terapias.
Se o plano de saúde do seu filho negou ou limitou terapias para TEA ou TGD, nossa equipe pode orientar você sobre os caminhos disponíveis.



